Le vampate di calore: il sintomo principale della donna in menopausa
La peri-menopausa rappresenta per una donna una fase di transizione dalla vita fertile a quella non fertile in cui c’è una graduale riduzione della funzionalità ovarica cui si accompagna un progressivo arresto della produzione di estrogeni.
Questo periodo inizia in media tra i 40 e i 50 anni ed è sicuramente il periodo più vulnerabile nella vita di una donna in quanto la carenza ormonale induce modificazioni a livello neuroendocrino e neurotrasmettitoriale che costituiscono la base fisiopatologica dei disturbi neurovegetativi.
Il quadro sintomatologico può comprendere una serie di disturbi dei quali le vampate di calore rappresentano il sintomo più comune a cui si accompagna la sudorazione soprattutto notturna. Altri sintomi sono le palpitazioni, alterazioni del ritmo sonno-veglia, irritabilità, ansia e alterazioni del tono dell’umore, secchezza vaginale dovuta ad un processo di atrofia progressiva con assottigliamento delle grandi e piccole labbra, riduzione della vascolarizzazione e delle fibre elastiche con calo del desiderio sessuale. Negli anni a seguire il processo di atrofia interessa anche l’epidermide con cute sottile, pallida e facilmente suscettibile alle infezioni batteriche e virali.
Altro disturbo non trascurabile è rappresentato dalla dispareunia (dolore durante i rapporti sessuali) che inficia la qualità della vita della donna in primis e anche della coppia (Tabella 1).
|
Sintomi a breve termine |
Sintomi a medio termine |
Sintomi a lungo termine |
|
- Irregolarità mestruali - Vampate di calore - Sudorazioni (anche notturne) - Insonnia - Ansia - Depressione - Astenia - Irritabilità |
- Disturbi urogenitali
- Atrofia cutanea e delle mucose
- Obesità |
- Osteoporosi - Disturbi cardiovascolari - Aterosclerosi - Demenza di Alzheimer |
Tabella 1. Rappresentazione schematica dei principali sintomi a breve, medio e lungo termine nella donna in menopausa
A sostegno di quanto affermato, le vampate di calore rappresentano il sintomo per il quale più frequentemente le donne in post-menopausa si recano dal medico per trovare un rimedio in grado di ridurre tale disturbo. Questo tipo di sintomo è presente in oltre l'80% delle donne che vanno in menopausa fisiologica mentre colpisce più del 90% delle donne sottoposte a menopausa chirurgica con asportazione delle ovaie. I sintomi climaterici devono essere considerati anche come fattore di rischio per lo sviluppo di osteoporosi, nonché per patologie cardiovascolari e deterioramento cerebrale.
Le vampate più gravi sembrano essere correlate con una perdita ossea rapida e il conseguente sviluppo di osteoporosi in tempi brevi; sono inoltre in relazione con una memoria verbale ridotta, una diminuzione dei livelli di sostanze antiossidanti plasmatiche, ma anche un aumentato rischio cardiovascolare vallo stress e pressione arteriosa elevata.
Presa coscienza dell’importanza che questi sintomi rappresentano per la qualità della vita della donna, non solo per quella percepita, ma anche per l’aumentato rischio di incorrere in tutte le patologie sopra elencate, tutti i vari trattamenti che vengono adottati per le donne in menopausa sono mirati principalmente alla risoluzione o riduzione dei disturbi vasomotori.
È l’ipotalamo la struttura del SNC che è deputata, oltre a varie altre funzioni, proprio al mantenimento della temperatura corporea e al ritmo sonno-veglia, nonché al mantenimento dell’equilibrio idro-salino e alla regolazione dell’assunzione di cibo.
Nell’ipotalamo sono i nuclei anteriori e preottico responsabili del raffreddamento e il nucleo posteriore deputato invece al riscaldamento; questi centri sono dotati di cellule in grado di rispondere alle variazioni della temperatura corporea che viene rilevata dalla temperatura del sangue che giunge all’encefalo. Quando la temperatura risulta essere elevata rispetto ai valori fisiologici, il nucleo posteriore è in grado di liberare noradrenalina che stimola a sua volta i nuclei nell’ipotalamo anteriore con una reazione finale che determina un aumento della sudorazione e vasodilatazione periferica per riportare il sistema ad una situazione di equilibrio (Figura 1).
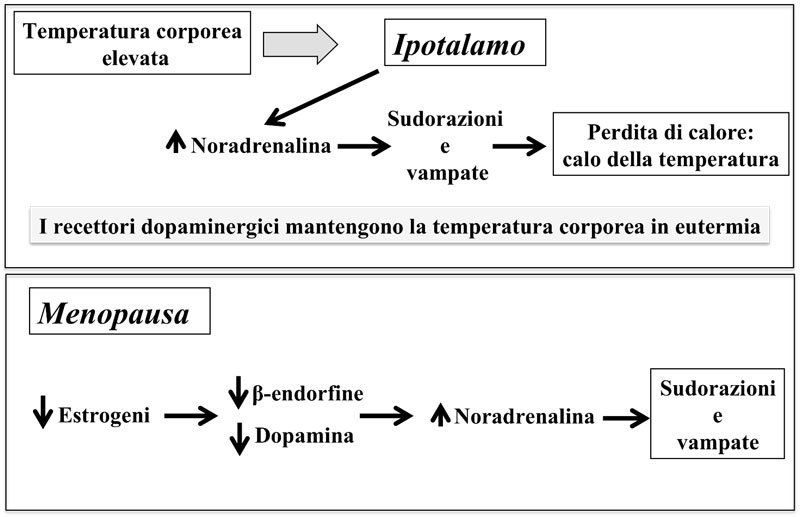
Figura 1. Rappresentazione dei sistemi di controllo del calore nella vita fertile e variazioni nella donna in menopausa
È proprio l’aumento della noradrenalina che nella donna in menopausa provoca il sintomo della sudorazione e delle vampate di calore allo scopo di stabilizzare la temperatura corporea che risulta elevata.
Anche la dopamina riveste un ruolo importante nella termoregolazione, infatti, attraverso i recettori D2 è deputata anch’essa al mantenimento di una condizione di eutermia.
Come è da tempo noto, la bromocriptina, agonista della dopamina, è in grado di aumentare l’attività del sistema oppioide endogeno ipotalamico (β-endorfine) sui meccanismi che regolano la temperatura corporea in menopausa. Nell’omeostasi termoregolatoria sono infatti coinvolte anche le β-endorfine che inibiscono i neuroni noradrenergici al di sotto della soglia per attivare la perdita di calore.
Gli estrogeni durante la vita fertile hanno un ruolo importante nel modificare la sintesi, la liberazione e il metabolismo di molti neurotrasmettitori, tra i quali dopamina e melatonina che sono responsabili della modulazione dei sistemi ipotalamico e limbico.
Risulta quindi evidente che il decremento dei livelli di estrogeni a partire dal periodo peri-menopausale fino alla menopausa conclamata si accompagna ad un’alterata funzione dei sistemi sopra citati, con particolare ripercussione sulla termoregolazione e sulla stabilità vasomotoria.
Il temporaneo squilibrio nella termoregolazione a livello ipotalamico con una riduzione della temperatura corporea a valori inferiori rispetto a quelli fisiologici, vengono quindi raggiunti mediante dispersione di calore, attraverso vasodilatazione e sudorazioni profuse.
In post-menopausa, il calo degli estrogeni riduce l’attività inibitrice delle β-endorfine sulla noradrenalina e provoca un aumento dell’attività del sistema noradrenergico, ma anche la riduzione del sistema dopaminergico, la cui attività risulta significativamente più bassa rispetto alle donne in pre-menopausa.
Tutti questi meccanismi spiegano l’effetto positivo dell’ormonoterapia che porta ad una stimolazione dei recettori D2 dopaminergici e successiva attenuazione della sintomatologia vasomotoria menopausale legata a vampate e sudorazioni, con miglioramento anche delle correlazioni psicologiche e diminuzione dei fattori di rischio per patologie osteoporotiche e cardiovascolari.
Anche i livelli di melatonina e il tempo durante il quale tali livelli rimangono fisiologicamente elevati durante le ore notturne risultano variabili durante le varie fasi riproduttive della vita, con un significativo decremento con l’avanzare dell’età; questa riduzione di melatonina dato spiega come, spesso nell’anziano, il sonno risulti disturbato e di peggiore qualità.
In peri-menopausa è dimostrato che il declino della melatonina prodotta preceda l’aumento di FSH.
L’instabilità degli ormoni ovarici e la loro fluttuazione durante la peri-menopausa, inoltre, destabilizza il fisiologico ritmo circadiano, e il definitivo calo degli estrogeni può contribuire in modo significativo anche all’alterazione del tono dell’umore e il benessere fisiologico.
Un problema reale che si presenta frequentemente quando una donna chiede di poter trattare i disturbi vasomotori che la affliggono è rappresentato dal fatto che come è ormai ben risaputo la tradizionale terapia ormonale sostitutiva (TOS) è accettata e utilizzata solo da una piccola percentuale di donne (circa 8%) in quanto la letteratura riporta che esiste una condizione di paura per un presunto aumento di rischio di sviluppare il carcinoma mammario che di fatto induce il medico a non prescrivere tali farmaci, anche se sono soprattutto le donne che rifiutano di assumere ormoni.
Negli ultimi anni le donne ricorrono a trattamenti fitoterapici e a composti nutraceutici la cui efficacia è determinata dal tipo di sostanza e da quante varietà di fitoterapici sono contenuti nel prodotto da assumere.
Bibliografia:
- Al-Anazi AF, Qureshi VF, Javaid K, Qureshi S. Preventive effects of phytoestrogens against postmenopausal osteoporosis as compared to the available therapeutic choices: An overview. J Nat Sci Biol Med. 2011 Jul;2(2):154-63.
- National Institutes of Health. State-of-the-Science Panel. National Institutes of Health State-of-the-Science Conference statement: management of menopause-related symptoms. Ann Intern Med. 2005;142:1003–1013
- Ohayon MM. Severe hot flashes are associated with chronic insomnia. Arch Intern Med. 2006;166:1262–1268.
- Ettinger B, Pressman A, Silver P. Effect of age on reasons for initiation and discontinuation of hormone replacement therapy. 1999;6:282-289.
- Kronenberg F. Hot flashes: epidemiology and physiology. Ann NY Acad Sci. 1990;592:52-86.
- Gambacciani M, Pepe A. Vasomotor symptoms and cardiovascular risk. 2009;1:32-5.
- Maki PM, Drogos LL, Rubin LH, Banuvar S, Shulman LP, Geller SE. Objective hot flashes are negatively related to verbal memory performance in midlife women. 2008;15(5):848-56.
- Lisabeth L, Bushnell C. Stroke risk in women: the role of menopause and hormone therapy. Lancet Neurol. 2012 Jan;11(1):82-91.
- Rapkin AJ. Vasomotor symptoms in menopause: physiologic condition and central nervous system approaches to treatment. Am J Obstet Gynecol. 2007 Feb;196(2):97-106.
- Cagnacci A, Melis GB, Soldani R, Gambacciani M, Paoletti AM, Fioretti P. Regulation of body temperature in postmenopausal women: interactions between bromocriptine and the endogenous opioid system. Life Sci. 1989;44(19):1395-402.
- Blaicher W, Speck E, Imhof MH, Gruber DM, Schneeberger C, Sator MO, Huber JC. Melatonin in postmenopausal females. Arch Gynecol Obstet. 2000 Feb;263(3):116-8.

